腰部脊柱管狭窄症
腰部脊柱管狭窄症(リンク:日本整形外科学会、日本脊椎脊髄病学会、日本脊髄外科学会)は、病名のごとく神経が入っている脊柱管が狭窄している状態で、多くは加齢により神経周囲の組織が老化・変性して脊柱管が狭窄します。そのため50歳以上の半分以上の人に脊柱管の狭窄があると言われています。主訴は腰痛ではなく、下肢症状(痛みやしびれ感のために長い距離を歩くことができないという間欠跛行)ですが、高度に狭窄していても下肢症状が必ず出現するとは限りません。
病態は神経根が障害され片側の下肢痛やしびれ感が主訴となる場合(神経根型)や馬尾が障害され両下肢のしびれ感、疼痛、冷感や排尿障害が主訴となる場合(馬尾型)、さらにその混合型があります。
PED法は神経根型によい適応があります。椎弓の部分切除(椎弓の腹側をドーム状にくり抜くように骨切除します)と硬膜背側の黄色靭帯の切除を行い神経根を除圧します。狭窄症にヘルニアを合併していることがありますが、これが最もよい適応です。
最近、この神経根型に椎間孔から除圧する方法が発表されました。局所麻酔でも行える方法なので、体への侵襲が少なく全身疾患を有している方に有効です。
馬尾型や混合型では骨切除とともに肥厚した黄色靭帯を広範に切除する必要がありますので、術者は硬膜損傷(合併症1)に注意しながら多大な経験と技術習得が必要です。しかし、脊柱周囲の筋肉への侵襲が非常に少ないため、術後に疲労性の慢性腰痛が生じにくいという大きな利点があります。
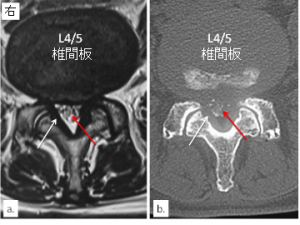 図13-①.
図13-①.
L4/5腰部脊柱管狭窄症に右側の小さなヘルニアを合併(神経根型)
60歳代 女性 主訴:右下肢痛 麻痺なし
a.術前MRI像 b. 術前腰髄腔造影後CT像
黄色靭帯は肥厚し(白矢印)、硬膜管は狭窄しています(赤矢印)。ヘルニアはこの画像ではわかりませんが、椎間板造影で確認しました(図13-③)。
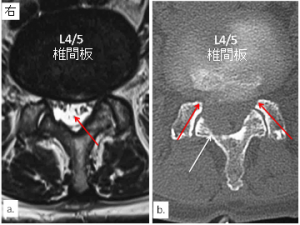 図13-②.
図13-②.
a.手術後3ヶ月MRI像 b. 手術直後のCT像
手術は右側から進入し、ヘルニアを摘出するとともに両側の肥厚した黄色靭帯と増殖した関節の内縁を骨切除しました(赤矢印)。
術後3ヶ月で硬膜管(赤矢印)の拡大は良好です(a)。
今までの手術法(リンク先:日本脊髄外科学会※脊柱管狭窄症のところに絵が書いてあります)と異なり、椎弓(b. 白矢印)をドーム状に内側のみをくり抜くように骨切除してありますので、筋肉の剥離は極めて少量です。
手術後直ちに下肢痛は消失しました。
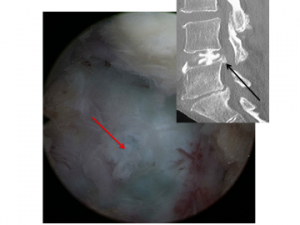 図13-③ 脱出ヘルニア
図13-③ 脱出ヘルニア
右上窓:術前椎間板造影後CT像
中央 :手術中内視鏡視像
術前の椎間板造影でヘルニア(矢印)がみられ、同時に行ったブロックで一時的に下肢痛が軽減しました。
手術中にはインジゴカルミンで青く染まった椎間板から小さなヘルニアが脱出していることがわかりました(赤矢印)。


